Informovaný souhlas

Informovaný souhlas s hospitalizací je už dnes běžnou součástí příjmu pacienta do zdravotnického zařízení. Jak je to ale s ostatními souhlasy, které žena dává jak na začátku hospitalizace, tak v jejím průběhu? A co když péči odmítne? Kam sahá zodpovědnost zdravotníků za její zdraví a život? Skutečně jim hrozí žaloba, když žena odmítne péči?
Základním právem těhotné a rodící ženy, stejně jako každého jiného pacienta, je rozhodování o svém těle a o tom, jakým vyšetřením či zákrokům se podrobí nebo nepodrobí. Na nejčastější otázky k tomuto tématu si odpovíme v dnešním newsletteru.
Zásadní téma informovaného souhlasu je přijetí myšlenky, že žena má právo na rozhodnutí a povinností zdravotníka je informovat ji a poté respektovat její rozhodnutí. A to i přesto, že s ním sám nesouhlasí.

Co znamená informovaný a má „informování“ své specifické vlastnosti?
Souhlas těhotné nebo rodící ženy musí být:
- svobodný – tedy bez jakéhokoliv nátlaku, ať už psychického nebo dokonce fyzického.
- informovaný – tedy po srozumitelném a dostatečném informování klientky, což zahrnuje i srozumitelné zodpovězení jejích doplňujících otázek. Zde je důležité ujištění, že klientka skutečně rozumí předávané informaci.

Informace podané ženě musí být tomto rozsahu:
- Aktuální stav – Informace o jejím aktuálním zdravotním stavu a případné prognóze (např. v jaké fázi je porod, jaké jsou ozvy dítěte apod.).
- Navrhovaný postup – Informace o navrhovaném postupu včetně vysvětlení, co přesně se bude dít.
- Rizika a důsledky – Informace o důsledcích a rizicích navrhovaného postupu (vyjmenovat nejčastější a nejzávažnější rizika, které se klientky skutečně týkají, nikoliv všechna možná rizika).
- Alternativy – Informace o možných alternativách, které jsou dostupné (a to včetně alternativ mimo nemocnici a mimo zdravotní pojištění).
- Budoucnost – Informace o následné léčbě, omezeních a doporučení do budoucna (jaká ošetření či omezení může žena očekávat do budoucna).
Informovaný souhlas s hospitalizací
Informovaný souhlas s hospitalizací musí být jako jediný v písemné formě, což je dnes zcela běžnou praxí a ve většině nemocnic dostane tento souhlas k podepsání žena již před porodem. I tak ji při příjmu musí být dán prostor na dotazy a vysvětlení všeho čemu nerozumí. V nejjednodušší formě může být informovaný souhlas s hospitalizací jen prostá věta, kterou podepíše. Jeho přesné znění není nikde stanoveno. §34 odst. 2 zákona 372/2011 Sb. o zdravotních službách pouze uvádí povinnost již zmíněné písemné formy.
Tento souhlas také neslouží jako automatický souhlas s každým dalším postupem. Žena musí být řádně informována o každém dalším vyšetření či zákroku. Zde už forma souhlasu nemusí být písemná. Stačí slovní souhlas, to že se k vyšetření nebo zákroku připraví apod.

Kdy informovaný souhlas není potřeba?
Žena se může podání informace vzdát, to ale nebývá v porodnictví a porodní asistenci běžné. Dále není informovaný souhlas dle §38 odst. 3 zákona 372/2011 Sb. o zdravotních službách k zákroku potřeba při splnění tří podmínek:
- Daný úkon je nezbytný k záchraně života nebo zdraví, či tiší náhlou nebo intenzivní bolest.
- Je neodkladný.
- Pacient nemůže vyslovit souhlas (bezvědomí, vliv tišících léků atd.).
Informovaný souhlas je nutný např. i v porodní asistenci a porodnictví u tak běžného úkonu jako je vaginální vyšetření. Není možné dotýkat se ženy a k tomu na intimních místech těla bez toho, aniž by k tomu dala souhlas. Je dobré mít na paměti, že nemusíme znát celou historii ženy, zvlášť co se týče sexuálního zneužití nebo znásilnění, které ženy nemusí komunikovat.
Stejně tak platí potřeba informovaného souhlasu i pro jiné úkony, která jsou časté a představují určitou rutinu (například dirupce vaku blan, podání léků apod.), i přes to, že to je náročné a stojí to čas, který mnohdy nemáme. To by však nemělo být běžné. Pokud se na vašem oddělení často potýkáte s časovou tísní, může být řešením zkusit pozměnit systém péče, či změnit rozložení zdravotníků ve službě apod. Právo ženy nemůže být dotčeno nedostatečnou organizací daného oddělení. Těhotná nebo rodící žena není povinna podrobit se žádnému vyšetření nebo zákroku a úkony bez jejího souhlasu na jejím těle mohou představovat nezákonný zásah do jejích osobnostních práv.
Co když žena odmítá navrhovanou péči?
Co dělat, pokud je, podle vás, určitý postup potřebný a žena jej odmítá? Mohou nastat dvě situace:
- Může jít o případ, kdy lze poskytnout péči i bez souhlasu, jak je uvedeno výše anebo
- je v drtivé většině případů řešením písemné prohlášení o odmítnutí vyslovit souhlas – negativní revers.
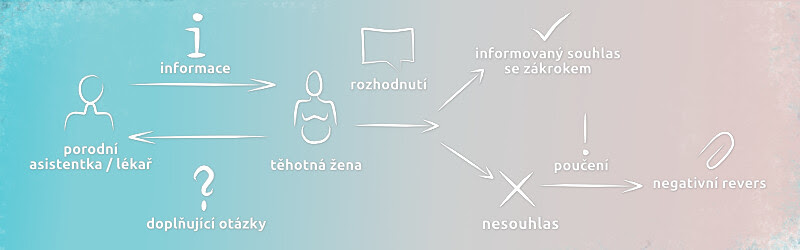
Průběh informovaného souhlasu
Negativní revers
Negativní revers je písemný záznam, který právně chrání zdravotníky, a to i v případě prošetřování postupu zdravotníka nebo soudního sporu. Představuje důkaz, že zdravotníci nic nezanedbali a že ženě včas nabídli potřebnou zdravotní péči, avšak klientka se rozhodla ji odmítnut nebo odvolat svůj informovaný souhlas. Na druhou stranu není nutné negativní revers používat vždy, když klientka něco odmítá. Jeho použití je na místě v případě, že „neposkytnutí zdravotních služeb může vážně poškodit zdraví nebo ohrozit život klientky nebo plodu“ (§ 34 odst. 3 zákona 372/2011 Sb. o zdravotních službách). Pokud se ale použije, je vždy písemný.
Součástí negativního reversu je:
- Opakované informování klientky (tedy alespoň dvakrát) o jejím zdravotním stavu a navrhované zdravotní službě.
- Informování ženy v rozsahu a způsobem, ze kterého je zřejmé, že neposkytnutí péče může vážně poškodit zdraví nebo ohrozit život její nebo plodu (včetně vyjmenování hrozících rizik – je potřeba zmínit ta rizika, která jsou častá nebo závažná).
- Místo, datum prohlášení a podpis ženy a zdravotníka.
Pokud by žena odmítla záznam podepsat, napíšeme do něj tuto skutečnost (například slovy „Klientka i přes náležité poučení odmítla zdravotní službu a odmítla podepsat i tento záznam“) a dokument podepíšeme pouze my, jako zdravotník, a další osoba, jako svědek.
Negativní revers je možné použít nejen v případě odmítnutí péče ze strany klientky, ale též v případě dřívějšího ukončení hospitalizace (například při ambulantním porodu, tedy porodu, kdy žena chce odejít z nemocnice dříve než za běžných 72 hodin).

A co když není čas?
Není čas ztrácet čas, říká jedno pořekadlo. A pro zdravotníky je to známá věc. Někdy prostě není čas ženě zodpovědět všechny otázky a vysvětlit, co se bude dít. Navíc to může ženu v některých fázích porodu i rušit. Proto se doporučuje, pokud to situace dovolí, průběh porodu s klientkou probrat již v těhotenství, před porodem. Tato setkání nejsou jen o informování o možných vyšetřeních a zákrocích, ale umožní ženě i zdravotníkům získat vzájemnou důvěru, poznat se a pochopit své postoje. Pokud bude žena předem odmítat obvyklý postup, který může představovat ohrožení pro ni nebo pro plod anebo právní ohrožení pro zdravotníka, lze sepsat předem i negativní revers. V průběhu porodu pak stačí opět zdravotní službu nabídnout a v případě odmítnutí do záznamu pouze dopsat poznámku, že klientka na odmítnutí setrvává a k tomu podpis zdravotníka, datum a místo. A v případě, že změní v dané chvíli názor, stačí opět uvést, že dává informovaný souhlas a od negativního reversu ustupuje.
Kde končí práva matky a začínají práva nenarozeného dítěte?
Právní úprava je založena na tom, že žena má právo rozhodovat o svém těle prostřednictvím svobodného a informovaného souhlasu a že zároveň je to primárně ona, kdo chrání nejlepší zájem nenarozeného dítěte. I kdyby ve výjimečném případě vůle ženy ohrožovala plod, nemohou zdravotníci zasahovat na jejím těle bez jejího souhlasu či dokonce přes její nesouhlas. Úkolem zdravotníků je získat si důvěru ženy vysvětlením situace a vyžádat si její souhlas a v případě odmítnutí její rozhodnutí respektovat, ne použít vůči ní násilí, které nemá oporu v zákoně. Neodkladnou péči k záchraně dítěte zdravotníci mohou a musí poskytovat až po jeho narození, tedy opuštění těla matky.
Bohužel došlo k rozhodnutím Ústavního soudu, ve kterých se Ústavní soud nezastal autonomie žen rozhodovat o svém těle při porodu a relativizoval toto jejich zákonem zakotvené právo tak, že ve výjimečných případech zdravotníci mohou na těle ženy jednat i bez jejího souhlasu či přes její nesouhlas. Takový výklad je však nejen v rozporu se zákonem, ale i v rozporu s právním výkladem Výboru OSN pro odstranění diskriminace žen (CEDAW), který vydal dvě rozhodnutí, která chrání autonomii ženy při porodu. Rozhodnutí se sice týkají Španělska, ale závěry jsou přenositelné i do české praxe.
Zdroj: Štefanidesová, A. et al. (2021). Porod a právo. Liga lidských práv.
Příručka Porod a právo ke stažení
